Accès restreint
Ce contenu est réservé aux membres de la SPLF.
Si vous êtes membre, connectez-vous.

L’angioplastie pulmonaire, technique développée au Japon pour la prise en charge des hypertensions pulmonaires thromboemboliques chroniques (HTP TEC) non opérables, est disponible en France depuis 2014. Le docteur Brénot (centre chirurgical Marie-Lannelongue) a rapporté les résultats de l’expérience de l’université Paris-Sud.
Tous les patients adressés pour une HTP TEC à l’université Paris-Sud sont présentés en réunion de concertation pluridisciplinaire regroupant pneumologues, cardiologues interventionnels, chirurgiens et radiologues, afin de décider de la prise en charge la plus appropriée (endartériectomie pulmonaire pour les formes les plus proximales, angioplastie pulmonaire et/ou traitement médicamenteux pour les autres).
Entre février 2014 et juillet 2017, 212 patients étaient éligibles pour l’angioplastie pulmonaire. Après exclusion des 28 patients inclus dans l’étude randomisée contrôlée RACE comparant angioplastie pulmonaire et traitement médicamenteux par Riociguat (NCT 02634203), 184 patients ont été inclus dans cette analyse rétrospective (85 entre 2014 et 2015 et 99 depuis). En moyenne, 5,5 ±2,5 séances d’angioplastie étaient réalisées par patient (âge moyen 63 ± 14 ans). Trente-sept pour cent d’entre eux avaient un facteur favorisant d’HTP TEC : chambre implantable ou pacemaker (12 %), splénectomie (10 %), syndrome des AC antiphospholipides (4 %) ou anomalie hématologique (2 %), et 60 % recevaient un traitement spécifique de l’HTAP.
Les principales complications étaient d’ordre hémorragique (hémoptysie 23 %), plaie de guide (9 %) ou lésions induites par la dilatation au ballon (1 %), et ont concerné 34 % des patients. Leur incidence a diminué depuis novembre 2015 (49 % vs 21 %, p < 0,001).
Quatre décès ont été rapportés dans cette série (3 entre 2014 et 2015, et 1 sur la période la plus récente). Une réévaluation a été réalisée chez 154 patients dans les 3 mois suivant la dernière séance d’angioplastie pulmonaire. L’amélioration hémodynamique était plus importante chez les patients traités par cette technique depuis novembre 2015 : baisse des résistances vasculaires pulmonaires de 49 % versus 37 % pour la période initiale.
Ces résultats soulignent bien que l’angioplastie pulmonaire est une technique efficace dans la prise en charge des formes inopérables d’HTP TEC mais qu’elle demeure complexe et nécessite une phase d’apprentissage longue.
Athénaïs Boucly, service de pneumologie et soins intensifs thoraciques, hôpital de Bicêtre, Le Kremlin-Bicêtre
D’après la communication A7788, Balloon pulmonary angioplasty for inoperable chronic thromboembolic pulmonary hypertension : the initial experience at Paris-Sud University, Session D26
[hr]
[themify_button bgcolor=”purple” size=”large” link=”https://splf.fr/ats-2018-en-direct-de-san-diego/”]Retour au sommaire[/themify_button]
© iSPLF – Mission ATS – MAI 2018

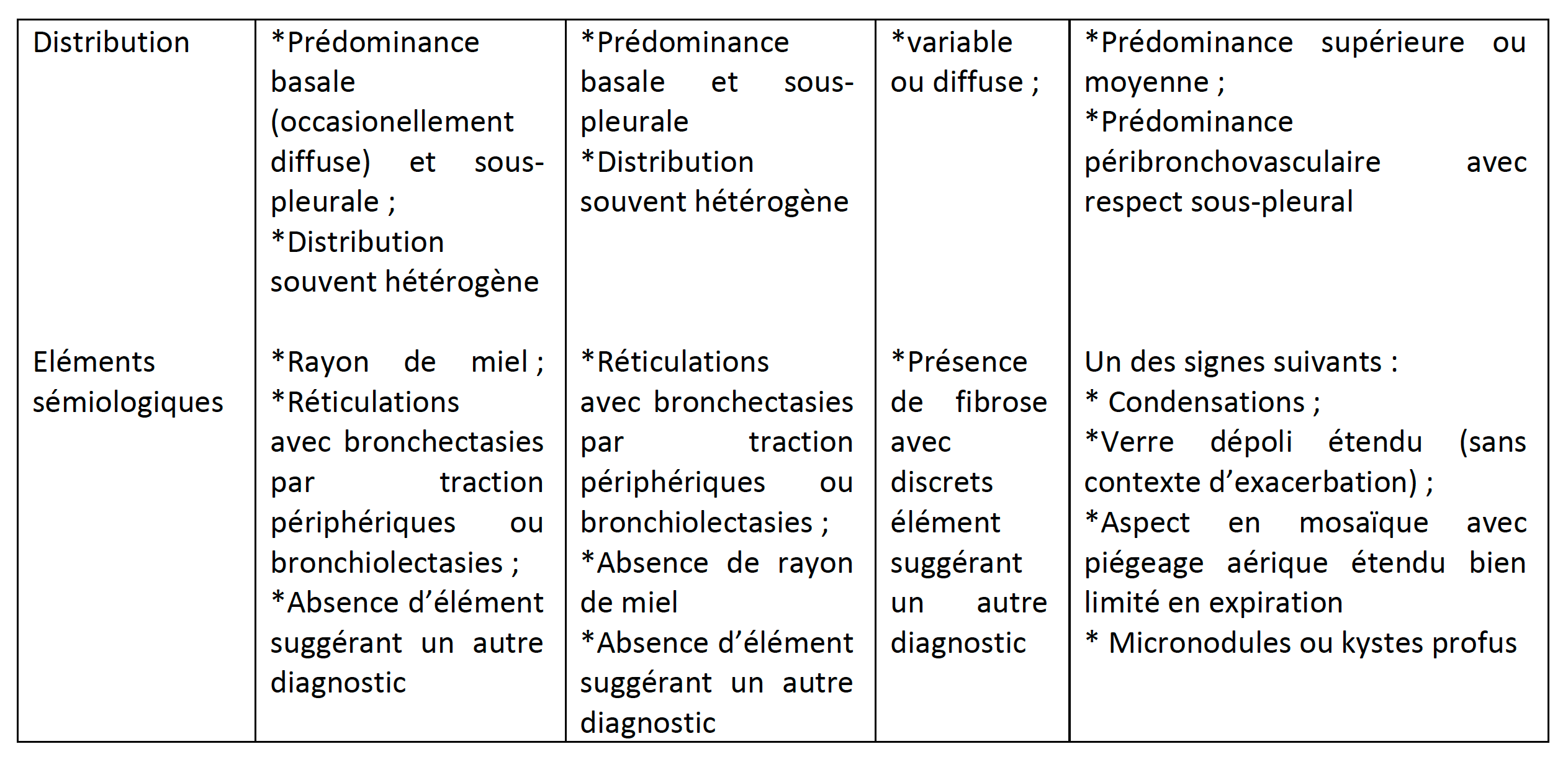
La classification des pneumopathies interstitielles repose sur des bases anatomocliniques. L’imagerie thoracique par scanner haute résolution a pris une place importante lors des dernières recommandations ATS/ERS 2011 pour le diagnostic de fibrose pulmonaire idiopathique (FPI). En effet, les experts, en s’appuyant sur les données de la littérature, ont défini un aspect tomodensitométrique de pneumopathie interstitielle commune (PIC), terme auparavant réservé à la définition anatomopathologique de la FPI. Ces recommandations ont permis d’éviter le recours à la biopsie pulmonaire dans ces cas précis.
Plusieurs études ont montré que l’aspect en rayon de miel, indispensable au diagnostic, peut être confondu avec des bronchectasies distales. La société Fleishner a proposé une modification de ces critères (Tableau, d’après Lynch DA, et al, Lancet Respiratoryl 2017). En particulier, en l’absence de rayon de miel, la présence de bronchectasies sous pleurales rend le diagnostic de PIC probable. C’est dans ce contexte que G. Raghu (Seattle, États-Unis) a présenté les grandes lignes des nouvelles recommandations.
Les points importants sont :
Ces recommandations seront bientôt publiées de façon détaillée dans l’AJRCCM.
Diane Bouvry, service de pneumologie, hôpital Avicenne, Bobigny
D’après G. Raghu (Seattle, États-Unis) 2018. Diagnosis of Idiopathic Pulmonary Fibrosis. An Official ATS-ERS-JRS-ALAT Clinical Practice Guideline.
Session C93 ATS Clinical practice guidelines : clinical practice on the cutting edge
[hr]
[themify_button bgcolor=”purple” size=”large” link=”https://splf.fr/ats-2018-en-direct-de-san-diego/”]Retour au sommaire[/themify_button]
© iSPLF – Mission ATS – MAI 2018

La qualité de vie est altérée au cours de la fibrose pulmonaire idiopathique (FPI) en rapport avec la diminution de la fonction respiratoire. Les « critères d’évaluations rapportés par le patient » répondent à l’acronyme de PROMS en anglais pour Patients Related Outcome MeasureS largement utilisé dans de nombreuses publications concernant la FPI.
De grands essais randomisés ont montré que les traitements antifibrosants (pirfénidone et nintédanib) permettent de ralentir le déclin de la capacité fonctionnelle respiratoire. Cependant, en l’absence de traitement curatif, l’amélioration des symptômes et de la qualité de vie qualité de vie sont également des enjeux cliniques importants, en particulier lors du suivi des patients sous traitement.
E.S. White (Ann Arbor, États-Unis) a rapporté les données rétrospectives de qualité de vie de 43 patients inclus dans une cohorte de suivi semestriel. Lors de ce suivi des scores de qualité de vie et de mesure des symptômes respiratoires ont été réalisés (SF 36 et Questionnaire de Saint George). L’anxiété et les signes de dépression ont également été évalués par des questionnaires dédiés.
À chaque visite, les patients étaient stratifiés en fonction du traitement. Les auteurs comparent trois groupes en fonction du traitement en cours (pirfénidone n = 22, nintédanib n = 13, pas de traitement n = 28). La fonction respiratoire et le test de marche de six minutes à l’inclusion sont comparables dans les trois groupes.
Chez les patients traités par pirfénidone les scores SF 36 et de Saint George sont plus altérés que chez les patients non traités (SF-36 p = 0,002) and UCSD SOBQ (p = 0,07). Il existe également une tendance à la diminution des scores de qualité de vie si on compare l’ensemble des patients traités à ceux ne recevant pas d’antifibrosant. Le score SF 36 a tendance à être également plus bas chez les patients recevant du nintédanib par rapport au groupe non traité. Les scores d’anxiété et de dépression ne sont pas différents dans les trois groupes.
Cette étude rétrospective est imparfaite en raison de données manquantes ne permettant pas d’évaluer l’évolution de ces scores en fonction du traitement. Par ailleurs, une analyse plus fine des différents domaines des scores aiderait à analyser les raisons de l’altération de la qualité de vie. Cependant, elle souligne l’importance de prendre en compte également les critères d’évaluation rapportés par le patient pour guider la prise en charge thérapeutique.
Diane Bouvry, service de pneumologie, hôpital Avicenne, Bobigny
D’après la session B103/PA4261 White ES (Ann Arbor, États-Unis), Anti-Fibrotic Therapy and Patient Reported Outcomes in Idiopathic Pulmonary Fibrosis.
[hr]
[themify_button bgcolor=”purple” size=”large” link=”https://splf.fr/ats-2018-en-direct-de-san-diego/”]Retour au sommaire[/themify_button]
© iSPLF – Mission ATS – MAI 2018
Fibrose pulmonaire idiopathique : et les PROMS ? Lire la suite »

G.Raghu (Seattle, États-Unis) a présenté 1 les résultats positifs d’un essai thérapeutique randomisé contre placebo évaluant l’efficacité de la pentraxine-2 recombinée humaine au cours de la fibrose pulmonaire idiopathique (FPI), simultanément à la publication dans le JAMA 2
La pentraxine-2 est une protéine circulante qui a montré des propriétés antifibrosantes sur des modèles précliniques en agissant sur différentes voies de signalisation. Elle inhibe en particulier la transformation des monocytes et des macrophages vers un phénotype profibrosant.
PRM-151 est une pentraxine-2 recombinante administrée par voie intraveineuse toutes les 4 semaines après une dose de charge. Ce traitement permet d’augmenter de 6 à 13 fois les concentrations plasmatiques de pentraxine-2.
Les patients inclus avaient une FPI retenue selon les critères ATS 2001 et une altération fonctionnelle respiratoire identique à celle retenue pour les précédents essais thérapeutiques au cours de la FPI (CVF entre 50 et 90 % ; DLCO entre 25 et 90 % ; VEMS/CV > 0,7).
Soixante-dix-sept patients ont été inclus dans le groupe traité et 39 dans le groupe placebo. La quasi-totalité des patients ont terminé l’étude (95,7 %).
L’objectif principal de l’étude était de montrer une différence entre les deux groupes concernant la variation moyenne de la CVF (exprimée en pourcentage de la valeur prédite) entre l’inclusion et après 28 semaines de traitement. Les inclusions étaient stratifiées en fonction de la prise d’autres antifibrosants (pirfénidone, nintedanib).
La distance moyenne parcourue sur le test de marche de six minutes était stable à 28 semaines chez les patients traités alors qu’elle diminuait chez les patients recevant le placebo (-0,5 mètres versus -31,8 mètres, p = 0,001).
Aucune différence n’a été mise en évidence concernant la DLCO et l’évolution des lésions de fibrose en imagerie.
La diminution de la CVF en 28 semaines était significativement moins importante dans le groupe traité par rapport au groupe placebo (2,5 % versus 4,8 %, p = 0,001).
Les effets secondaires principaux dans le groupe recevant le traitement étaient la toux (18 %), la fatigue (17 %), des épisodes de diarrhée (12 %), cependant sans différence significative par rapport au groupe placebo.
Le choix du critère de jugement principal (variation marginale de la CVF et diminution de 10 % de la CVF, critère habituellement retenu dans les essais) et la méthode statistique seront certainement discutés dans les semaines à venir.
Cependant, dans cette étude préliminaire, l’administration de pentraxine-2 semble diminuer le déclin fonctionnel au cours de la FPI. Des essais complémentaires sont nécessaires pour confirmer son efficacité.
[hr]
Diane Bouvry, service de pneumologie, hôpital Avicenne, Bobigny.
[hr]
[themify_button bgcolor=”purple” size=”large” link=”https://splf.fr/ats-2018-en-direct-de-san-diego/”]Retour au sommaire[/themify_button]
© iSPLF – Mission ATS – MAI 2018
Recombinant Human Pentraxin-2 versus placebo : 1-0 Lire la suite »
[themify_icon icon=”fa-exclamation-triangle” label=”la vidéo peut mettre quelques dizaines de secondes avant d’apparaître” icon_color=”#F60A0A” ]
[themify_button style=”large red” link=”https://splf.fr/documents/e-documents-de-la-splf/mission-post-ats-2017-les-videos/” ]SOMMAIRE[/themify_button]

La majorité des patients suivis pour une fibrose pulmonaire idiopathique (FPI) évoluent en quelques années vers une insuffisance respiratoire terminale. La médiane de survie de 3 à 5 ans est comparable à celle des cancers bronchopulmonaires. Si les soins palliatifs font partie de la prise en charge recommandée de la FPI, ils ne sont pas largement utilisés. La dyspnée est le symptôme le plus invalidant, et est à l’origine d’une anxiété pour le patient et son entourage.
Une équipe canadienne a mis au point un programme palliatif pour les patients ayant une FPI. Ce programme a pour but : d’apprendre aux patients à quantifier leur dyspnée, à reconnaître les situations à risque de dyspnée et à apprendre comment soulager ce symptôme (repos ± oxygénothérapie ± anxiolytique ou morphinique), mais aussi à savoir qui contacter en cas de dyspnée majeure ne cédant pas avec les premières mesures.
Le nombre de jours passés à la maison dans la dernière année de vie est un bon indicateur de l’efficacité d’une prise en charge palliative. Soixante-dix-neuf dossiers ont été revus. Les auteurs comparent 25 patients ayant participé au programme palliatif décrit, 12 patients pris en charge dans la même structure de soins avant la mise en place du programme palliatif. Cinquante-quatre patients étaient suivis en médecine générale et sans accès à des soins palliatifs. Le nombre de jours d’hospitalisation dans la dernière année de vie était significativement plus bas chez les patients ayant bénéficié du programme (9 jours versus 23 jours). Huit d’entre eux n’ont pas été hospitalisés au cours de la dernière année de vie. Tous les patients suivis par l’équipe palliative multidisciplinaire ont reçu des anxiolytiques et des opioïdes contre 11 % des patients suivis en médecine générale.
Lors de la discussion qui a suivi la présentation orale, les participants ont insisté sur la nécessité d’impliquer l’entourage proche dans les programmes palliatifs. En effet, cette amélioration du temps passé à son domicile ne doit pas se faire au détriment des aidants pour qui l’hospitalisation peut également être un moment de répit.
[hr]
Diane Bouvry, hôpital Avicenne, Bobigny
D’après Moolji M, session D14, A7008 — Multidisciplinary Collaborative Care for Idiopathic Pulmonary Fibrosis Increases Days Spent at Home During the Last 12 Months of Life.
[hr]
[themify_button style=”purple rounded” color=”#79143d” link=”https://splf.fr/ats-2017-en-direct/” text=”#79143d” ]Retour au sommaire[/themify_button]
© iSPLF – Mission ATS – MAI 2017

ÉDITORIAL
Détection de la BPCO : qui, quand, et comment ? Une nouvelle démarche associant SPLF, FFP, médecins généralistes et Cnam voit le jour.
Nicolas Roche
INITIATIVES
Quels apports des soins palliatifs dans la prise en charge de la fibrose pulmonaire idiopathique grave ? Un essai clinique va tenter de répondre à cette question. Yurdagül Uzunhan, et al.
SANTÉ PUBLIQUE
Tests rapides d’orientation diagnostique de la grippe : suivez le guide ! Jennifer Truchot
Lutte contre le tabagisme : bilan en demi teinte pour deux mesures emblématiques. Philippe Eveillard
Paquets neutres : les fumeurs enfin protégés du marketing des fabricants de tabac. Jean-Pierre Orlando, Nicolas Postel-Vinay
VIGILANCE
Stimulation du diaphragme dans la sclérose latérale amyotrophique : une idée délétère ! Jésus Gonzalez
Narcolepsie postvaccinale de type 1 : environ 650 cas en Europe après vaccination H1N1 de 19 millions de personnes. Nicolas Postel-Vinay
Complications suppuratives de pneumopathies bactériennes : le risque d’infections graves semble augmenté par la prise d’AINS. Nicolas Postel-Vinay
Prescription obligatoire du zolpidem sur ordonnance sécurisée à partir d’avril 2017. Justine Frija-Masson
NTIC
La téléexpertise aux États-Unis : efficace et « potentiellement économique ». Philippe Eveillard
Le test de marche se met au smartphone : nouvel outil de surveillance ou gadget. Sandrine Stélianides
Rendez-vous médicaux en ligne : les réponses d’une sart up, Nicolas Postel-Vinay
Prévenir les « rendez-vous manqués » : impact des recalls reminders aux US. Philippe Eveillard
CULTURE
Climatosceptique. Jean-Pierre Orlando
LU POUR VOUS
Substituts nicotiniques : 150 euros remboursables pour tous les fumeurs. Nicolas Postel-Vinay
Oxygénothérapie longue durée chez les patients BPCO présentant une désaturation modérée… Aurélien Justet
Pneumonie et démence avancée : une association trompeuse qui peut rendre floue la décision d’une antibiothérapie. Nicolas Postel-Vinay, Dany Baud
Chimiothérapies anticancéreuses : quels effets sur la sur vie et quels enjeux de société ? Justine Frija-Masson
L’insomnie favorise-t-elle la survenue de l’asthme ? Daniel Piperno
Narguilé, fonction pulmonaire et capacité d’exercice chez le jeune homme sain. Daniel Piperno
Le saviez-vous ? Les circuits neuronaux et peptidergiques sont les vrais responsables du soupir et non pas l’amour. Justine Frija-Masson
ENCADRÉS
6. Congrès de la SPO
17. Petites annonces : demande de poste
27. Livres reçus
39. Petites annonces : offres de postes
COMMUNIQUÉS DE PRESSE
Lancement de Spiolto® Respimat® dans la BPCO – SEFAM SLEEPBOX BY STARCK : une nouvelle machine de PPC au design innovant n Chiesi investit en France pour fabriquer le Nexthaler – ANORO® : nouvelle association fixe de deux bronchodilatateurs en une inhalation quotidienne pour la BPCO – Asthme Allergie : une nouvelle approche thérapeutique
[themify_icon icon=”fa-exclamation-triangle” label=”la vidéo peut mettre quelques dizaines de secondes avant d’apparaître” icon_color=”#F60A0A” ]

ÉDITORIAL
Rembourser seulement les « bons » patients ?
Le comité de rédaction
VIE DE LA SOCIÉTÉ
Fondation du Souffle — Fonds de recherche en santé respiratoire :
ainsi font, font, font le Fonds et la Fondation… Quoi de neuf en 2016 ?
Bruno Housset, Thomas Similowski, Philippe Bonniaud
SANTÉ PUBLIQUE
Parcours de soins des adolescents et jeunes adultes asthmatiques : la transition des soins pédiatriques aux soins pour adultes,
Enora Le Roux
Tabagisme en France : les derniers chiffres sont effrayants,
Nicolas Postel-Vinay
INITIATIVES
Collaboration entre le CHU Lariboisière et l’hôpital universitaire Jipmer : le courant passe bien et les ultrasons aussi,
Jennifer Truchot
NTIC
Analyse automatisée des sons respiratoires au moyen d’un smartphone : un algorithme innovant soumis à la FDA,
Nicolas Postel-Vinay
RespirH@ction: quand la pneumologie se met à l’heure de la e-santé
TRIBUNE LIBRE
Remboursement du nintedanib : conditionné à l’arrêt du tabac dans la FPI, mais pas pour le cancer du poumon. Une mesure discriminatoire ?
Caroline Dahlqvist
CULTURE
« Je respire et j’entends » : poétique ou politique de la respiration,
Jean-Pierre Orlando
VIGILANCE
Mélange équimolaire d’oxygène et de protoxyde d’azote (meopa) et confusions avec les bouteilles d’oxygène : il faut bien lire les étiquettes,
Nicolas Postel-Vinay
Existe-t-il des effets indésirables graves des β-mimétiques de longue durée d’action dans l’asthme ? Probablement pas,
Alexis Ferré
LU POUR VOUS
Étude SAVE : quand la PPC en prévention cardiovasculaire déçoit,
Dany Baud
Faut-il traiter le RGO pour améliorer la FPI ?La réponse est incertaine,
Daniel Piperno
Détecter les bacilles tuberculeux à bas coûts : en Tanzanie et au Mozambique, on fait appel à des rongeurs,
Justine Frija-Masson
ENCADRÉS
L’appel des 100 000 : et pourquoi pas vous ?
Les petites annonces
COMMUNIQUÉS DE PRESSE
INPULSIS : sécurité d’emploi et effet bénéfique continu chez les patients atteints de FPI – Essai PHYSACTO : rééducation fonctionnelle à l’effort associée à un traitement par bronchodilatateur de longue durée d’action – Tiotropium Respimat® chez l’enfant asthmatique : essai de phase III CanoTinA-asthma® – Étude TRILOGY : trois principes actifs contre la BPCO – Benralizumab dans le traitement de l’asthme grave : données positives en phase III – Semaine mondiale de la FPI – CINQAERO® (reslizumab) dans l’asthme éosinophilique sévère : la Commission européenne délivre son AMM – Vaccination contre la grippe saisonnière : le taux de vaccination repart (un peu) à la hausse, mais reste insuffisant.