L’incidence de récidive d’événement thromboembolique n’est pas négligeable. L’identification précoce des facteurs de risques de récidive est primordiale pour une prise en charge optimale de la maladie veineuse thromboembolique.
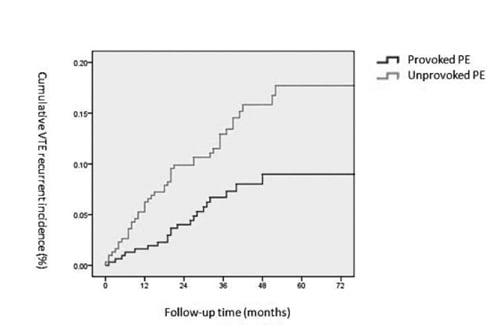
Une étude chinoise avait pour but d’identifier l’incidence de la récidive dans les suites d’un premier épisode aigu d’embolie pulmonaire (EP) et d’identifier les paramètres cliniques associés à un plus grand risque de récidive. La cohorte comportait 612 patients présentant un premier épisode d’EP aiguë. Le taux de mortalité était de 16,9 %. Le taux de récidive était de 3,9 % (IC 95 % [2,3-5,5]) à 1 an, 6,9 % (IC 95 % [4,9-8,9]) à 2 ans et 13,5 % (IC 95 % [10,2-16,8]) à 5 ans. Les patients présentant un premier épisode d’EP idiopathique, une thrombose veineuse profonde associée ou des varices aux membres inférieurs avaient un plus haut risque de récidive (Figure). En revanche, les patients sous anticoagulants au long cours récidivaient moins.
Une autre étude prospective avait pour but d’évaluer le risque de récidive d’événements thromboembolique chez les 318 patients présentant des défects perfusionnels persistants à la scintigraphie pulmonaire de ventilation/perfusion dans les suites d’un premier épisode d’EP. La persistance de défects perfusionnels était retrouvée chez 19,8 % des patients et 22 % des patients présentaient un épisode de récidive pendant la durée du suivi. En analyse multivariée, la persistance de défects perfusionnels (HR 2,22 ; IC 95 % [1,3-3,75] ; p = 0,0048) et la présence d’EP idiopathique initiale (HR 3,48 ; IC 95 % [1,96-6,19] ; p < 0,0001) étaient identifiées comme facteurs de risque indépendants de récidive, tandis que l’anticoagulation prolongée était définie comme facteur protecteur de récidive.
En conclusion, la récidive d’événements thromboemboliques est fréquente. L’identification des facteurs de risques de récidive est indispensable pour prévenir et mieux prendre en charge la maladie veineuse thromboembolique. Au regard de ces résultats, ne pourrions-nous pas envisager d’inclure dans le suivi de ces patients, la répétition d’examens d’imagerie pour identifier les patients à haut risque de récidive et chez les patients présentant une EP idiopathique initiale, de prolonger l’anticoagulation au-delà des recommandations pour prévenir la récidive ?
Figure : Incidence de la récidive après une EP idiopathique ou provoquée

[hr]
Cécile Tromeur, service de pneumologie, hôpital de la Cavale Blanche, CHU de Brest
[hr]
[themify_button style=”blue rounded” color=”#0080FF” link=”https://splf.fr/les-points-forts/en-direct-de-lers-2012″ text=”#1B0A2A” ]Retour au sommaire[/themify_button]
© iSPLF – Mission ERS septembre 2012