
Angioscanner chez la femme enceinte : faire ou ne pas faire ? Que celui qui ne s’est jamais posé cette question piège jette la première pierre.
Deux problématiques principales sous-tendent ce raisonnement difficile. D’une part nous disposons de peu de preuves scientifiques spécifiques susceptibles de nous aider à gérer une patiente enceinte suspecte d’embolie pulmonaire (EP). D’un autre côté, les conséquences d’un mauvais diagnostic ou d’un traitement anticoagulant prolongé sans confirmation diagnostique pendant la grossesse peuvent être sévères. Des recommandations récentes permettent enfin de guider le clinicien dans sa décision.
Les examens de base avant l’imagerie
Le premier message est que l’approche initiale de cette patiente doit être calquée sur celle d’une patiente non enceinte ! Il n’est pas inutile de rappeler les bases : avant de recourir à des examens d’imagerie « lourde », l’auscultation, la radiographie de thorax, l’ECG, la biologie ont toute leur place dans un contexte de dyspnée brutale hypoxémiante (pour éviter l’écueil d’un pneumothorax compressif découvert à l’angioscanner comme dans le cas clinique présenté par le Dr Jimenez). Des recommandations conjointes des Sociétés Européennes de Pneumologie (ERS) et de Cardiologie (ESC) publiées en 2019 placent ces examens en haut de l’algorithme (cf. figure 1)1.
Deux stratégies possibles plaçant la probabilité clinique au centre
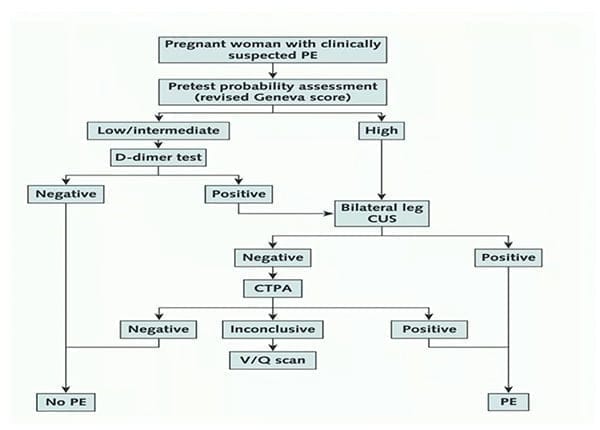
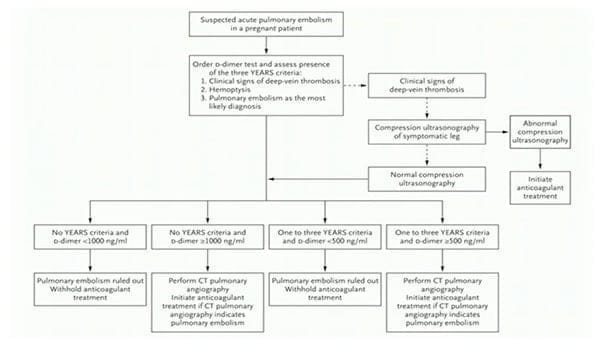
Ensuite, qui dit embolie pulmonaire dit probabilité clinique. Deux stratégies décisionnelles ont été spécifiquement développées et validées pour évaluer le risque d’EP dans le contexte de la grossesse : celle de l’ESC/ERS2 basée sur le score de Genève modifié (cf. figure 2) et celle du groupe ARTEMIS3 (cf. figure 3) basée sur les critères de YEARS. La différence entre les 2 tient à la place systématique dans la seconde des D-dimères avec différents cut-offs selon la présence ou l’absence de l’un ou plusieurs des 3 critères cliniques de YEARS. Pour l’ERS / ESC, les D-dimères n’ont leur place qu’en cas de probabilité pré-test faible ou moyenne.
Ces deux stratégies sont équivalentes pour exclure une EP chez la femme enceinte
Aucune comparaison directe n’a été réalisée entre ces 2 stratégies qui apparaissent d’une efficacité comparable. L’utilité de ces algorithmes est en effet au rendez-vous, évitant la réalisation d’un angioscanner dans respectivement 21% et 39% des cas, et permettant le diagnostic positif d’EP dans 7,1% et 4% des cas. La prévalence de thrombose veineuse profonde « ratée » par l’algorithme était de 0% et 0,21% respectivement, confirmant l’excellent profil de sécurité de ces arbres décisionnels. Les 2 stratégies peuvent donc être utilisées pour éliminer l’EP chez la femme enceinte, à la discrétion du clinicien.
En cas de probabilité élevée à l’issue de l’arbre décisionnel, quel examen d’imagerie préférer entre l’angioscanner ou la scintigraphie pulmonaire ? L’angioscanner apporte une irradiation fœtale discrètement plus élevée (0,16-0,5 mGy vs < 0,01 mGy pour la scintigraphie), qui reste cependant largement inférieure à la dose acceptée de
100 mGy. L’incertitude diagnostique paraît plus favorable à l’angioscanner thoracique avec 8,9% d’examens non conclusifs versus 4-33% pour la scintigraphie.
À retenir
Dans l’embolie pulmonaire avec ou sans grossesse, la probabilité clinique est la pierre angulaire du diagnostic, avec l’apport des D-dimères dont la place et les cut-offs ont été parfaitement définis dans les recommandations internationales ERS/ESC et ARTEMIS. L’angioscanner paraît préférentiel à la scintigraphie pulmonaire du fait d’un risque moindre d’examen non conclusif.

modifié 2
Clairelyne Dupin, Service de pneumologie A, Hôpital Bichat, Paris
D’après la communication 3707 « Guidelines for imaging of pulmonary embolism in pregnancy» présentée par le Dr David Jimenez Castro (Madrid, Espagne) ; Session 426 « Clinical challenges beyond guidelines » du mardi 6 septembre 2022.
- Konstantinides SV, Meyer G, Becattini C, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS): The Task Force for the diagnosis and management of acute pulmonary embolism of the European Society of Cardiology (ESC). Eur Respir J. 2019 ;54(3):1901647. ↩
- Righini M, Robert-Ebadi H, Elias A, et al. Diagnosis of Pulmonary Embolism During Pregnancy: A Multicenter Prospective Management Outcome Study. Ann Intern Med. 2018;169:766-773. ↩
- Van der Pol LM, Tromeur C, Bistervels IM, et al. Pregnancy-Adapted YEARS Algorithm for Diagnosis of Suspected Pulmonary Embolism. N Engl J Med. 2019;380:1139-1149. ↩



