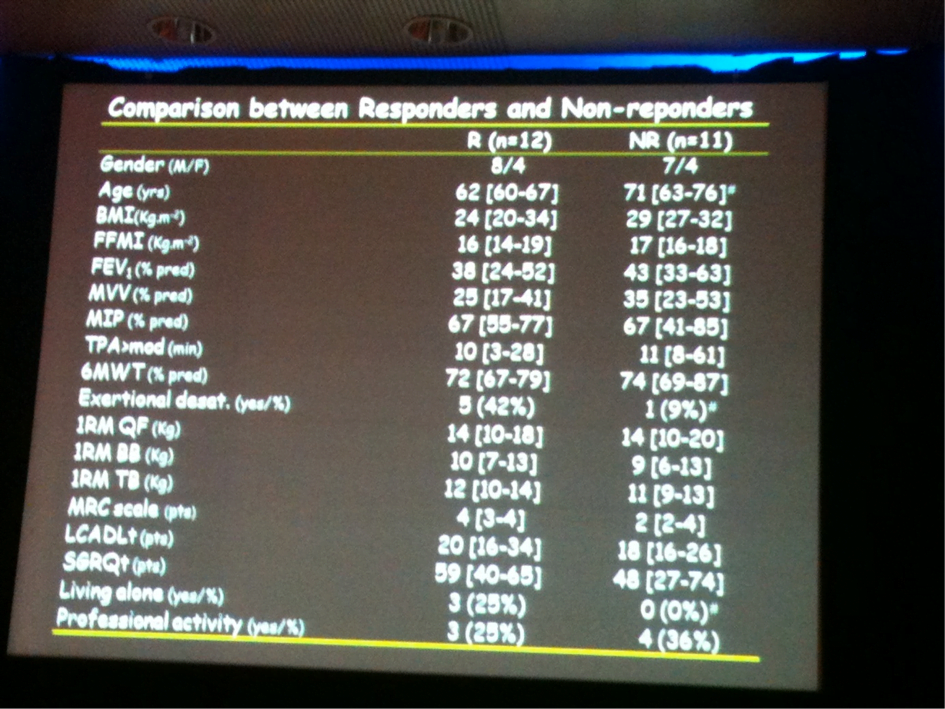
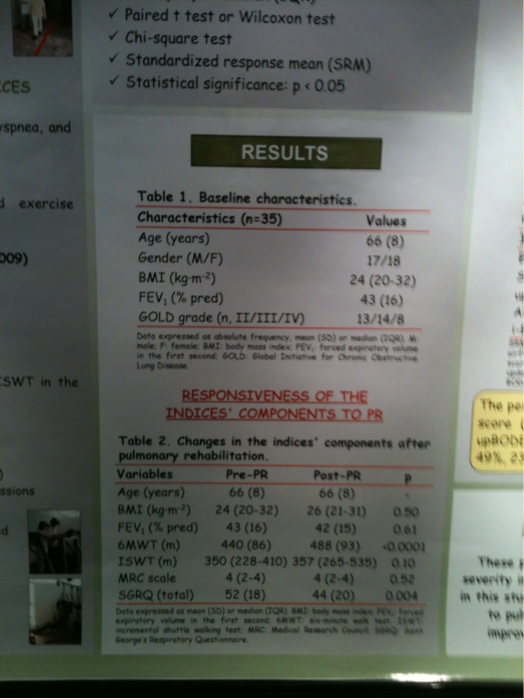
Si la place de la réhabilitation respiratoire est parfaitement définie dans la prise en charge de la BPCO, de plus en plus de preuves viennent étayer sa sûreté et son efficacité dans des maladies respiratoires plus rares.
Tonelli (Modène, Italie) rapporte l’efficacité de la réhabilitation respiratoire chez 40 patients porteurs de pneumonies interstitielles diffuses (âge moyen : 66,8 ans, BMI moyen : 28,1 kg/m2). Ont été inclus prospectivement différentes étiologies (24 FPI et 16 non-FPI) et différents stades de gravité (VEMS : 78,7 ± 20,7 %, DLCO : 45,5 ± 20,9 %, 30 % des patients sous oxygénothérapie au long cours).
L’efficacité de la réhabilitation respiratoire, évaluée par la distance parcourue au test de marche des 6 minutes et par le questionnaire de Saint-Georges, n’est corrélée ni au diagnostic étiologique ni aux différents paramètres fonctionnels respiratoires.
W. Lowder (Houston, États-Unis) rapporte son expérience chez 11 femmes de 27 à 59 ans atteintes de lymphangioleiomyomatose (9 formes sporadiques, 2 formes associées à la sclérose tubéreuse de Bourneville). Les patientes bénéficient d’un programme de réhabilitation respiratoire personnalisé à raison de 2 séances par semaine avec des exercices originaux (course, sauts ou, Texas oblige, soulever de roues de tracteur). Les capacités d’exercice ainsi que la consommation en oxygène (VO2max), évaluées tous les 3 mois pendant un an, sont améliorées. La densité minérale osseuse du corps entier comme des vertèbres lombaires est également améliorée.
Cette étude est la première à montrer une tendance à l’amélioration des fonctions respiratoires : le peak flow augmente de 5,0 ± 2,1 à 6,2 ± 1,4 l tandis que le VEMS augmente de 87,3 ± 24,5 % à 93,8 ± 24,3 % (p = 0,15).
N.R. Morris rapporte les effets de la réhabilitation respiratoire sur la fonction du ventricule droit chez 10 patients porteurs d’une HTAP (âge moyen : 47 ± 12 ans, 8 HTAP idiopathique, sous double ou triple thérapie). La fonction du ventricule droit est évaluée avant et 10 semaines après un programme de réhabilitation respiratoire classique (endurance sur ergocyclomètre et tapis de marche, 40 minutes, 2 séances par semaine) par la mesure du volume d’éjection et de la fraction d’éjection du ventricule droit en IRM au repos puis au cours d’un exercice sous-maximal (46 ± 7 Watts) sur un cycloergomètre compatible. Aucune complication de la réhabilitation respiratoire n’est rapportée. Le volume d’éjection (72 ml avant contre 86 ml après, p < 0,05) et la fraction d’éjection (49 % avant contre 54 % après, p = 0,05) du ventricule sont améliorés à l’exercice. Il n’y a pas de modification des données échographiques : la PAP systolique est de 59 ± 21 mmHg avant contre 52 ± 10 mmHg après, le TAPSE est de 20 ± 5 mm avant contre 18 ± 3 mm.
En conclusion, les indications de la réhabilitation respiratoire s’étendent, avec des preuves de sûreté et d’efficacité encore faibles. Ces patients nécessitent probablement des programmes adaptés de réentrainement dont les modalités restent à préciser.
[hr]
Marjolaine Georges
D’après les posters 1498, 1500 et 1508 Session A69 Pulmonary rehabilitation in pulmonary hypertension, interstitial lung disease and other conditions : what’s new ?
[hr]
[themify_button style=”purple rounded” color=”#fb5d5e;” link=”https://splf.fr/ats-2016-en-direct/” text=”#fb5d5e” ]Retour au sommaire[/themify_button]
© iSPLF – Mission ATS – MAI 2016